Table des matières
- Introduction
- I. Structure générale des lipoprotéines
- II. Diversité des lipoprotéines
- III. Métabolisme des lipoprotéines
- IV. Applications
Introduction
Les organismes vivants sont essentiellement composés d’eau, concentrée dans le cytoplasme et dans le liquide interstitiel (uniquement pluricellulaires). Chez l’humain, la répartition est la suivante :
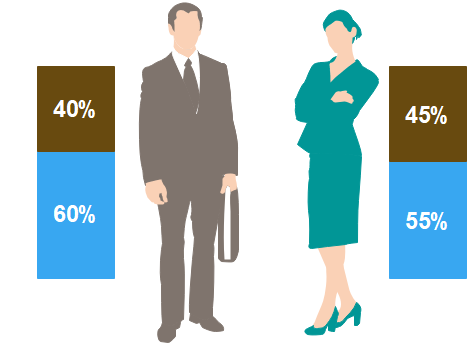
Les femmes sont moins riches en eau en raison de la plus forte abondance de tissu adipeux, essentiel à la gestation, et qui est encore moins riche en eau que l’os…
Cette richesse en eau pose problème pour la circulation des lipides, qui sont insolubles dans l’eau ! Pourtant essentiels au fonctionnement des organismes (voir Lipides01), leur biodisponibilité est rendue difficile en raison de leur caractère hydrophobe. Pour les organismes complexes, il a fallu trouver une parade, afin de faire circuler aisément ces molécules.
On a alors associé les lipides à des protéines, pour former des sphères hydrophiles, facilement solubles dans les phases aqueuses cellulaires et interstitielles. Ce sont les lipoprotéines !
I. Structure générale des lipoprotéines
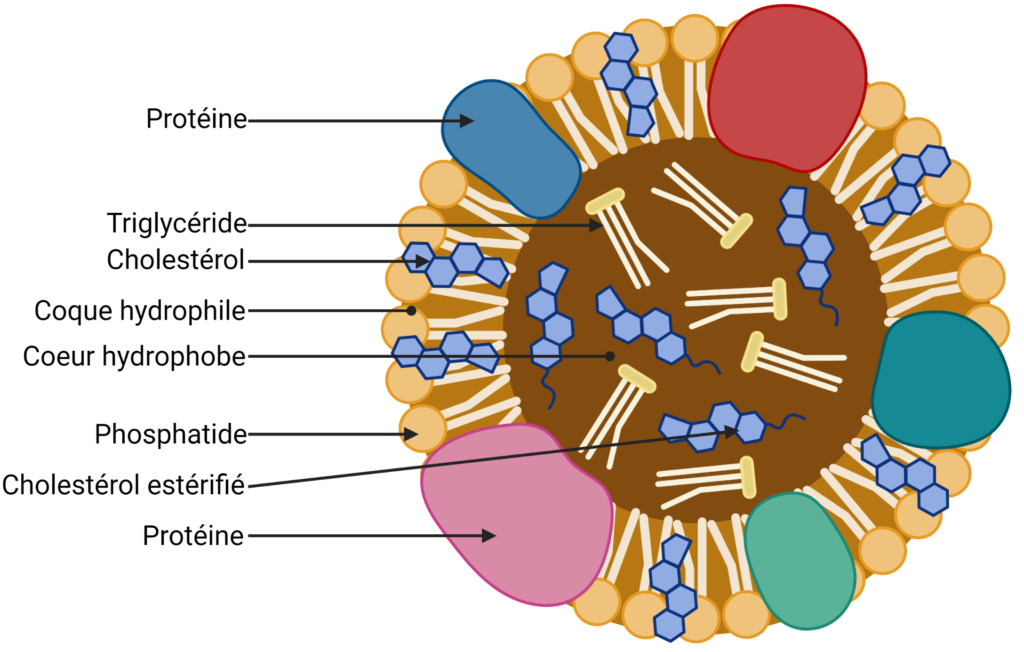
Attention ! Il s’agit d’une structure générale ! Il va exister des variations de structure en fonction de la position de la lipoprotéine dans le métabolisme des lipides ! Mais l’architecture générale reste la même :
- Une coque hydrophile = assemblage de protéine, de phosphatides (pôle hydrophile) et de cholestérol (fonction hydroxyle), au contact de l’environnement aqueux de la cellule ou du liquide interstitiel ;
- Un cœur hydrophobe = noyau de triglycérides et de cholestérol estérifié.
Les protéines, les phosphatides et le cholestérol présentent la même propriété : ils sont amphiphiles = ils sont à la fois hydrophiles et hydrophobes.
- La section hydrophile est au contact de l’environnement ;
- La section hydrophobe est au contact du noyau lipidique.
Note : les apolipoprotéines
- La terminologie « apo- » vient du fait que les apolipoprotéines font partie d’un complexe protéine/non-protéine. La partie exclusivement protéique de ce complexe est une apoprotéine ;
- Les apolipoprotéines servent de cible pour la capture des lipoprotéines. Chaque cellule possède des récepteurs qui reconnaissent la lipoprotéine dont elle a besoin ;
- Structure des apolipoprotéines :
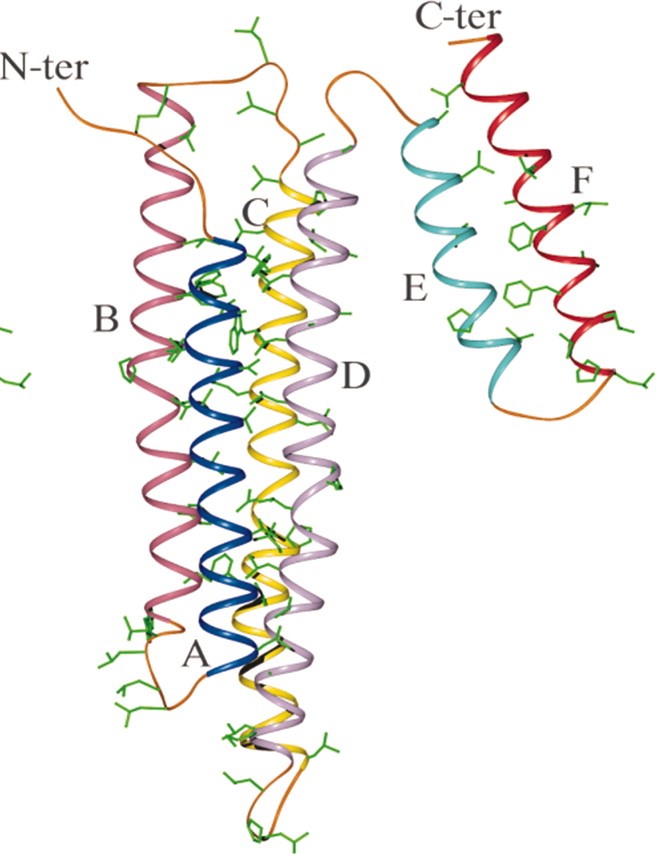
Toutes les chaînes latérales en vert sont hydrophobes. Les 6 hélices alpha traversent la couche lipidique formée par les AG des phosphatides.
II. Diversité des lipoprotéines
Les paramètres susceptibles de changer en fonction du type de lipoprotéines sont :
- La proportion lipides/protéines varie en fonction des lipoprotéines = le ratio commande la densité, qui est le paramètre déterminant la nomenclature. Plus les lipoprotéines sont riches en protéines, plus elles sont denses ;
- La nature des lipides ;
- La nature des protéines.
| Chylomicrons | VLDL | LDL | HDL | |
| Taille (nm) | 100 – 1000 | 30 – 90 | 20 -25 | 10 – 20 |
| Densité | < 0.96 | 0.96 – 1.006 | 1.006 – 1.063 | 1.063 – 1.21 |
| Ratio lipides/protéines | 98/2 | 90/10 | 80/20 | 60/40 |
| Type de protéines | Apo A, b48, C et E | Apo b100, C et E | Apo b100 | Apo A, C, D et E |
| Types de lipides (%) | ||||
| –Esters de cholestérol | 4 | 24 | 59 | 40 |
| –Phosphatides | 8 | 20 | 28 | 47 |
| –Triglycérides | 88 | 55 | 12 | 12 |
Par ordre croissant de densité :
- Les chylomicrons ;
- Les VLDL = very-low density lipoproteins ;
- Les LDL = low density lipoproteins ;
- HDL = high density lipoproteins.
La diversité des lipoprotéine s’explique par la chronologie de leur circulation dans l’organisme.
III. Métabolisme des lipoprotéines
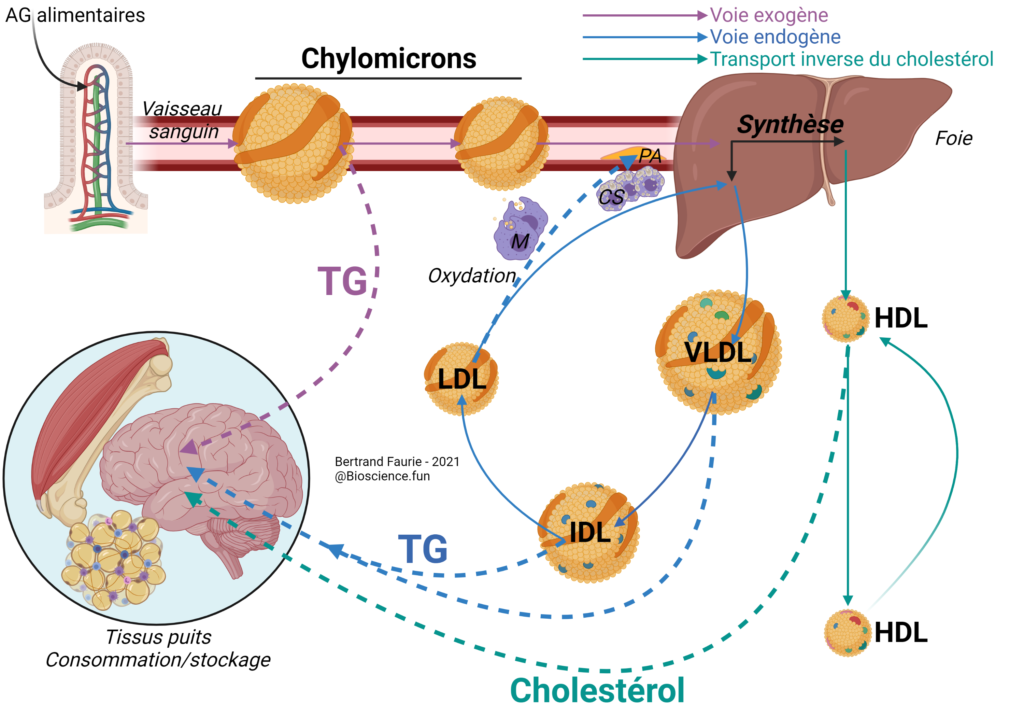
La voie exogène
- Voie de distribution des AG sous forme de triglycérides (TG) aux tissus puits ;
- Elle démarre dans les entérocytes par l’accumulation des AG de la digestion sous forme de TG dans les chylomicrons ;
- Les chylomicrons passent dans la circulation lymphatique via le vaisseau chylifère ;
- Les chylomicrons rejoignent le flux sanguin au niveau de la jonction entre le réseau lymphatique et sanguin : veine sous-clavière gauche (sang) et conduit thoracique (lymphe) ;
- Les chylomicrons distribuent une partie de leurs TG le long du parcours avant d’être capturés par le foie : cette distribution conduit à une perte de taille.
La voie endogène
- Seconde voie de distribution des AG sous forme de TG dans tout le corps ;
- Les TG sont accumulés dans les VLDL qui sont libérés par le foie dans le sang ;
- Les lipoprotéines perdent progressivement leur contenu en TG. Le ratio lipides/protéines diminue, ce qui augmente la densité de la lipoprotéine = VLDL ➜ IDL (intermediate) ➜ LDL ;
- Les LDL sont recapturés par le foie ;
- Une partie des LDL est perdue : les lipoprotéines s’oxydent dans le sang. Ces oxLDL sont reconnus par des cellules de l’immunité, les macrophages (M). Les macrophages les phagocytes et les accumulent = ils forment alors des cellules spumeuses (savonneuses) (CS). Les cellules s’accumulent sur place et un processus sclérotique (durcissement) se déclenche = formation de la plaque d’athérome (PA). Cette plaque pourra former à terme un caillot responsable d’un infarctus.
Le transport inverse du cholestérol
- Voie principale de distribution du cholestérol dans l’organisme.
Note : le bon et le mauvais cholestérol
- Locution utilisée pour désigner deux catégories de lipoprotéines ;
- Techniquement les deux contiennent du cholestérol, dans des proportions comparables ;
- Le bon cholestérol : HDL = distribution du cholestérol (la molécule) aux tissus. Rappel : le cholestérol est essentiel pour contrôler la fluidité membranaire (et donc les échanges) et est le point de départ de la synthèse de très nombreuses hormones ;
- Le mauvais cholestérol : LDL = accumulation sous forme de plaque d’athérome qui obstrue les vaisseaux sanguins. Le rôle principale des LDL reste de distribuer des TG.
IV. Applications
Les lipoprotéines sont des marqueurs biologiques de santé :
- Le ratio sérique Apo B/Apo A1 est un marqueur du risque cardiovasculaire ;
- On utilise plus fréquemment le dosage direct des lipoprotéines : HDL ou LDL ;
- On peut aussi rechercher des anticorps anti-oxLDL pour déterminer l’ampleur de la formation de plaque d’athérome.
Fin du chapitre 02
